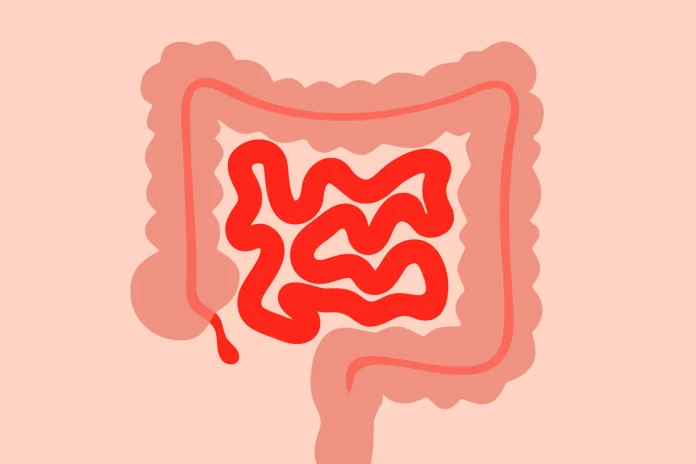
გაღიზიანებული ნაწლავის სინდრომი (ინგლ. Irritable Bowel Syndrome, იგივე IBS) საკმაოდ გავრცელებული დაავადებაა, რომლის თანმდევი სიმპტომებიცაა: ტკივილი მუცლის არეში, შებერილობა, ფაღარათი და/ან შეკრულობა. სინდრომის გამომწვევი მიზეზები საფუძვლიანად არ არის შესწავლილი, მაგრამ, სავარაუდოდ, მას ხელს უწყობს კუჭ-ნაწლავის ტრაქტის კედლებში არსებული ნერვების გადაჭარბებული მგრძნობელობა, ასევე ის, თუ როგორ ამყარებს ეს ნერვები კავშირს ტვინთან და როგორ ამუშავებს ტვინი მათგან მიღებულ ინფორმაციას.
გავრცელებული მითის საპირისპიროდ, IBS არ ზრდის ნაწლავის სიმსივნის გაჩენის რისკს და არც საჭმლის მომნელებელი ტრაქტის ქსოვილს აზიანებს. როგორც წესი, ამ პრობლემის მართვა სწორი დიეტით, ფიზიკური აქტივობითა და, საჭიროების შემთხვევაში, მედიკამენტებით არის შესაძლებელი.
IBS გასტროენტეროლოგების ყველაზე ხშირად დასმული დიაგნოზია და, შესაბამისად, ის საკმაოდ ბევრ ადამიანს აწუხებს. კვლევის თანახმად, IBS-ის დიაგნოზის დასასმელად სამედიცინო პროფესიონალები ეყრდნობიან სიმპტომებს, რომლებსაც ვიზიტის დღიდან უკანასკნელი სამი თვის განმავლობაში მინიმუმ ცხრაჯერ შეუწუხებია პაციენტი.
გაღიზიანებული ნაწლავის სინდრომის (IBS) სიმპტომები
IBS კუჭ-ნაწლავის ტრაქტის პრობლემაა, შესაბამისად, დისკომფორტი მუცლის ნაწილში გამოიხატება, ხოლო მთავარი გართულებები ნაწლავებში საჭმლის მონელებას ახლავს. ყველაზე ხშირი სიმპტომებია:
-
მუცლის ტკივილი — მწვავე ტკივილი, რომელსაც ან ბასრი საგნის ჩარტყმას ადარებენ, ან მძაფრ სპაზმს. ტკივილი შეიძლება იყოს როგორც მუდმივი, ისე პერიოდული და რამდენადაც საშუალოდ შემაწუხებელი, ისე ყოვლისმომცველი. ეს უკანასკნელი ადამიანებს ყოველდღიური საქმიანობების შესრულებაში ხელს უშლის და მედიკამენტურ ჩარევას საჭიროებს. ტკივილი კონკრეტულ წერტილში არ არის ლოკალიზებული და მუცლის ნებისმიერ ნაწილში — ზედა (აპროვოცირებს შებერილობა და უარესდება ჭამის შემდეგ), შუა (ტკივილი თავს იჩენს ჭიპის სიახლოვეს), ქვედა (ამ ტიპის ტკივილი შეიძლება კუჭის მოქმედებამ შეამსუბუქოს) — შეიძლება გამოიხატოს;
-
მუცლის შებერილობა — მუცლის ტკივილის მსგავსად, ეს პრობლემაც საკმაოდ ხშირია და მას IBS-ის გარდა სხვა უამრავი დაავადებაც იწვევს, თუმცა გაღიზიანებული ნაწლავის სინდრომის შემთხვევაში შებერილი მუცელი და დაჭიმულობის უსიამოვნო შეგრძნება მუდმივი ხასიათისაა და, შესაძლოა, ყოველდღიურადაც აწუხებდეს ადამიანს. IBS-ის შებერილობის დიდი ნაწილი მუცელში გადაჭარბებულ აირებთან არის კავშირში;
-
ფაღარათი
-
შეკრულობა
-
დაუკმაყოფილებლობის შეგრძნება საჭმლის მონელების შემდეგ
-
თეთრი ფერის ლორწო განავალში.
გაღიზიანებული ნაწლავის სინდრომის (IBS) ტიპები
მკვლევრები IBS-ის ტიპებს იმ განავლის დეტალებზე დაფუძნებით არჩევენ, რომლებიც სიმპტომების გამოვლენის ყველაზე ცხად შემთხვევებში გვხვდება. სხვა სიტყვებით, IBS-ის პირობებშიც კი არის დღეები, როდესაც კუჭის მოქმედება სრულიად ნორმალურია, თუმცა პრობლემის დეტალები მომნელებელი პროცესების აშკარა დარღვევისას განისაზღვრება:
-
IBS შეკრულობით (IBS-C) — მეტწილად განავალი მყარი და ხორკლიანია.
-
IBS ფაღარათით (IBS-D) — მეტწილად განავალი თხელი და უფორმოა.
-
IBS შერეული სიმპტომებით (IBS-M) — განავალი შეიძლება იყოს როგორც თხევადი, ისე მყარი.
გაღიზიანებული ნაწლავის სინდრომის (IBS) გამომწვევი მიზეზები
როგორც აღინიშნა, IBS-ის გამომწვევი მიზეზები ბოლომდე ცნობილი არ არის, თუმცა მკვლევრები მას არეგისტრირებენ, როგორც ნეიროგასტროენტეროლოგიურ პრობლემას. ეს უკანასკნელი მოიაზრებს ნაწლავებსა და ტვინს შორის ურთიერთქმედების დარღვევას, ანუ საჭმლის მომნელებელი და ნერვული სისტემების მოუწესრიგებელ მუშაობას.
ტვინსა და ნაწლავებს შორის შეტყობინებების მიმოცვლის პრობლემის გამომწვევ მიზეზებს შორის შეიძლება იყოს:
-
ფუნქციური დარღვევები — კუჭ-ნაწლავის კუნთოვანი ქსოვილის დაზიანება, რაც ხელს უშლის საკვების გადაადგილებას ტრაქტში. IBS-ის შემთხვევაში, მსხვილი ნაწლავის კუნთოვანი ქსოვილი ზომაზე მეტად იკუმშება, რაც იწვევს ტკივილსა და დისკომფორტს;
-
გადაჭარბებული მგრძნობელობა — ზომიერზე უფრო სენსიტიური ნერვები კუჭ-ნაწლავის ტრაქტში წარმოშობს ტკივილისა და დისკომფორტის საშუალოზე დაბალ ამტანობას.
სხვა ტიპის შესაძლო გამომწვევი მიზეზებია:
-
ნაწლავის ბაქტერია — კვლევების თანახმად, IBS-იან ადამიანებში საკმაოდ ხშირია ნაწლავის გადაგვარებული ბაქტერიები, რომლებიც შესაბამის სიმპტომებს იწვევენ;
-
ინფექცია — ძალიან ხშირად პაციენტებს IBS-ის სიმპტომები კუჭ-ნაწლავის ტრაქტში სერიოზული ინფექციების გადატანის შემდეგ აწუხებთ, რაც მიკრობებისა და IBS-ის კორელაციას კიდევ ერთხელ ცხადყოფს;
-
ალერგია კონკრეტული ტიპის საკვებისადმი
-
ბავშვობაში გადატანილი სტრესი — IBS განსაკუთრებით ხშირად იჩენს თავს ადამიანებში, რომლებსაც გამორჩეულად მძიმე სტრესი აქვთ გადატანილი ბავშვობაში (მაგალითად, ფიზიკური, ემოციური ან სექსუალური ძალადობა).
გაღიზიანებული ნაწლავის სინდრომი (IBS) ქალებში
IBS-ის ოფიციალურად რეგისტრირებული შემთხვევები გვამცნობს, რომ გაღიზიანებული ნაწლავის სინდრომი ძირითადად ქალებს აწუხებთ. უკანასკნელი კვლევების მიხედვით, ასაკობრივ-ჰორმონალური ზეგავლენები IBS-ის განვითარების რისკს ზრდის ქალებში და არსებობს მოსაზრება, რომ მენსტრუალური ციკლის, ორსულობისა და მენოპაუზისას მიმდინარე ჰორმონალური ცვლილებებიც ხელს უწყობს IBS-ის გამოვლენას ქალებში.
სიმპტომების მხრივ, ქალების უმეტესობას აწუხებს IBS-C (შეკრულობითი ფორმა), ხოლო კაცებს — IBS-D (ფაღარათი). მიუხედავად იმისა, რომ ამის მიზეზებიც არ არის სიღრმისეულად გამოკვლეული, ქალებს IBS-ის პირობებში უფრო ხშირად აწუხებთ მუცლის ტკივილი, ვიდრე კაცებს.
კლასიკური სიმპტომების გარდა, მოსალოდნელია, რომ ქალებში ასევე გამოვლინდეს:
-
ქრონიკული დაღლილობა
-
ზურგის/წელის ტკივილი
-
დეპრესია
-
შფოთვა
IBS-ის სიმპტომები შეიძლება განსაკუთრებით გამძაფრდეს მენსტრუალური ციკლის დღეებში და საგულისხმოა, რომ ამ სიმპტომების უმეტესობა ენდომეტრიოზის დროსაც ვლინდება. შესაბამისად, თუ IBS-ის დიაგნოზი გაქვთ, ითვალისწინებთ ექიმის რჩევებს, თუმცა კვლავ განიცდით დისკომფორტს, რეკომენდებულია, რომ ჩანიშნოთ ვიზიტი გინეკოლოგთან.
გენდერული როლები და IBS-ის სიმპტომები
გენდერულმა და სოციალურმა ნორმებმა, შესაძლოა, IBS-ზე შეგროვებული მონაცემები არასწორად წარმოადგინოს. განსხვავებული საზოგადოებრივი მოლოდინები ქალებზე, კაცებზე და მათ სხეულებზე ხელს უწყობს სიმპტომებისა და პრობლემების განსხვავებულ ინტერპრეტაციას. მაგალითად, სოციალური ზეწოლა ქალებზე, რომ იყვნენ გამხდრები, ზრდის მათ შფოთვას შებერილობისადმი. კვლევებმა ისიც აჩვენა, რომ IBS-ის სიმპტომების გადაჭარბებული გამოვლენა გაცილებით უფრო ხშირად უქმნის დაბრკოლებას ქალების პირად ურთიერთობებს (სამსახური, ოჯახი), ვიდრე კაცებისას.
გაღიზიანებული ნაწლავის სინდრომის (IBS) ტესტირება და დიაგნოსტირება
IBS-ის სწორი დიაგნოსტიკისთვის აუცილებელია დეტალური სამედიცინო ისტორიის წარდგენა გასტროენტეროლოგისთვის, რომელიც, სავარაუდოდ, დასვამს შემდეგ კითხვებს:
-
გაწუხებთ თუ არა ტკივილი კუჭის მოქმედებისას?
-
არის თუ არა რაიმე განსხვავებული განავალში?
-
რამდენად ხშირია სიმპტომები?
-
როდის შეამჩნიეთ ეს სიმპტომები პირველად?
-
რა მედიკამენტებს იღებთ?
-
გადაიტანეთ თუ არა რაიმე დაავადება უახლოეს წარსულში?
-
გქონდათ თუ არა რაიმე სტრესული გამოცდილება უახლოეს წარსულში?
ლაბორატორიული ტესტირებები: ლაბორატორიული ტესტების მიზანია, გამოირიცხოს დაავადებები, როგორებიცაა ინფექციები, რაიმე ტიპის საკვების აუტანლობა ან/და ნაწლავის ანთება. ლაბორატორიულ ტესტირებებს შორისაა:
-
სისხლის საერთო ანალიზი
-
განავლის საერთო ანალიზი
-
წყალბადის რაოდენობის კვლევა ამონასუნთქ ჰაერში.
გარდა ამისა, IBS-ის ტესტირება და დიაგნოსტირება შეიძლება მოიცავდეს სხვა სახის კვლევებსაც:
-
კოლონოსკოპია — ძირითადად, გამოიყენება კონკრეტული კატეგორიის (პოლიპები, სიმსივნური წარმონაქმნები) ნაწლავის დაავადებების გამოსარიცხად. ეს კვლევა ექიმს საშუალებას აძლევს, გამოიკვლიოს პაციენტის მთლიანი ნაწლავური სისტემა;
-
სიგმოიდოსკოპია — ეს კვლევაც ნაწლავის გასაშუქებლად გამოიყენება, თუმცა მიემართება მხოლოდ კუჭ-ნაწლავის სისტემის ქვედა ნაწილს, სწორ ნაწლავს;
-
ენდოსკოპია — აშუქებს კუჭსა და თორმეტგოჯა ნაწლავს.
გაღიზიანებული ნაწლავის სინდრომის (IBS) მკურნალობა
სამწუხაროდ, არ არსებობს უნივერსალური მკურნალობის გეგმა, რომელიც ყველა პაციენტს ერგება, თუმცა, როგორც წესი, დადებითი ცვლილებების მომტანი შეიძლება იყოს კვების განრიგის გაუმჯობესება, კონკრეტული ტიპის ფიზიკური აქტივობებით დატვირთვა, ხოლო რთულ შემთხვევებში — მედიკამენტური თერაპია.
ცვლილებები კვების განრიგში. სიმპტომებზე დაყრდნობით, უნდა შეირჩეს კვების განრიგი, რომელიც ხელს შეუწყობს კუჭ-ნაწლავის სწორ მოქმედებას. ამ ცვლილებებს შორის შეიძლება იყოს:
-
მეტი მცენარეული საკვები — საკვების ეს კატეგორია (ხილი, ბოსტნეული, თხილეული, მარცვლეული) ხელს უწყობს შებერილობის მოხსნას და მეტაბოლიზმს;
-
ნაკლები რძის ნაწარმი — ლაქტოზის აუტანლობა ძალიან ხშირად თანაარსებობს IBS-თან ერთად. თუ რძის პროდუქტებზე იტყვით უარს, აუცილებელია, რომ მიიღოთ ალტერნატიული საკვები, რომელიც კალციუმს შეიცავს (ბროკოლი, ისპანახი, ორაგული);
-
ნაკლები გაზიანი სასმელი;
-
ნაკლები მცენარეული ცილა
-
მინიმუმ 2 ლიტრი წყლის მიღება ყოველდღიურად — ხელს უწყობს კუჭ-ნაწლავის ტრაქტში საკვების გადაადგილებას.
ფიზიკური აქტივობები. დადებითი შედეგი შეიძლება ყოველდღიური აქტივობების ცვლილებასაც ჰქონდეს. ექიმმა შეიძლება გირჩიოთ:
-
რეგულარულად ვარჯიში — გულისხმობს ყოველდღიურად მინიმუმ 30 წუთს;
-
იოგა, მედიტაცია ან/და სტრესის მომხსნელი სხვა ფიზიკური აქტივობები;
-
საკმარისი ძილი — მინიმუმ 7 საათი ძილი ყოველ ღამე.
თერაპია. ვინაიდან IBS ხშირად შფოთვის, დეპრესიის ან მენტალურ ჯანმრთელობასთან დაკავშირებული სხვა პრობლემისგანაა წარმოშობილი, პროფესიონალური თერაპია ბევრი პაციენტისთვისაა სასარგებლო და რეკომენდებული. ყველაზე ხშირად გამოყენებული თერაპიის ტიპები IBS-ის შემთხვევაში არის:
-
კოგნიტიურ-ბიჰევიორული თერაპია (CBT);
-
ჰიპნოთერაპია;
-
ბიოლოგიური უკუკავშირის თერაპია.
მედიკამენტები. IBS-ის სიმპტომების შესამსუბუქებლად ექიმმა შეიძლება დანიშნოს:
-
ანტიდეპრესანტები — შფოთვისა და დეპრესიისგან გამოწვეული სიმპტომების მოსახსნელად.
-
საფაღარათო მედიკამენტები — შეკრულობის მოსახსნელად.
-
ნაწლავური სპაზმების მომხსნელ მედიკამენტები.
რას ველოდო, თუ IBS მაქვს?
IBS-თან ერთად ცხოვრება, შესაძლოა, ძალიან რთული და დამღლელი იყოს სიმპტომების ყოვედღიურობისა და სიმწვავის გამო. ხშირად IBS-თან დაკავშირებული პრობლემები ადამიანების ყოველდღიურ საქმიანობაზე, პროფესიულ და პირად ცხოვრებაზეც აისახება და ისინი შეიძლება ძალიან დიდი სტრესის წყაროდ იქცეს. თუმცა, მიუხედავად წინაღობებისა, IBS-ს ზეგავლენის შემცირება შესაძლებელია სწორად შერჩეული მკურნალობის სტრატეგიით.
როგორც წესი, კვებასა და აქტივობასთან დაკავშირებულ ცვლილებებს სიმპტომების შესამსუბუქებლად დრო სჭირდება, ამიტომ გადამწყვეტი მნიშვნელობა აქვს მოთმინებასა და მკურნალობის პროცესის მიმართ ჯანსაღ დამოკიდებულებას. გასათვალისიწინებელია ისიც, რომ ხსენებული სიმპტომები ბოლომდე არ ქრება, მხოლოდ მსუბუქდება და მკურნალობას რამდენიმე კვირა ან თვე სჭირდება, რომ შედეგი ცხადი გახდეს.
აუცილებელია ექიმთან ვიზიტი, თუ IBS-ის სიმპტომებთან ერთად თავს იჩენს:
-
სიცხე
-
ღებინება
-
სისხლდენა კუჭის მოქმედებისას
-
აუხსნელი წონის კლება
-
გაუსაძლისი მუცლის ტკივილი (გრძელდება/არ სუსტდება კუჭის მოქმედების ან/და შებერილობის მოხსნის შემდეგ)
-
მძაფრი ფაღარათი, რომელიც ღამე გაღვიძებთ.
გამოყენებული წყაროები:
სტატიის მთარგმნელი: მარიამ რაზმაძე
მთავარი სურათი: Getty
♦ სტატია მომზადებულია ფონდის „ქალთა ფონდი საქართველოში“ ფინანსური მხარდაჭერით.